Atypisches hämolytisch-urämisches Syndrom (aHUS)
Vier Millionen Menschen in Deutschland leiden an einer seltenen Erkrankung. Selten bedeutet, dass nicht mehr als 25 von 50.000 Menschen betroffen sind. Von sehr seltenen Erkrankungen sind nicht mehr als einer von 50.000 Menschen betroffen. Eine solche sehr seltene Erkrankung ist das atypische hämolytisch-urämische Syndrom (aHUS). aHUS wird durch eine chronisch unkontrollierte Aktivierung des Komplementsystems verursacht. Unbehandelt ist aHUS daher potenziell lebensbedrohlich.
aHUS IM ÜBERBLICK
Das atypische hämolytisch-urämische Syndrom (aHUS) ist eine sehr seltene, chronische genetische Erkrankung, die die Nieren und andere Organe fortschreitend schädigen kann. aHUS wird durch eine chronisch unkontrollierte Aktivierung des Komplementsystems – ein Bestandteil des körpereigenen Immunsystems – verursacht, wodurch sich im gesamten Körper Blutgerinnsel in den kleinen Blutgefäßen bilden. Diese Gerinnsel werden auch als thrombotische Mikroangiopathie oder TMA bezeichnet. TMA kann zu Nierenversagen, Schlaganfällen, Herzinfarkten und vorzeitigem Tod führen. Sowohl Erwachsene als auch Kinder können von aHUS betroffen sein. In einer großen Gruppe von aHUS-Patienten wurde die Erkrankung bei etwa 45 % vor dem 18. Lebensjahr diagnostiziert.
URSACHEN
aHUS kann durch eine genetische Mutation in einem oder mehreren Genen, die das Komplementsystem regulieren, verursacht werden. Diese Mutation führt, zusammen mit anderen Faktoren, zur unkontrollierten und übermäßigen Aktivierung des Komplementsystems.4,5,6 Bei gesunden Menschen greift das Komplementsystem Fremdkörper an und wird durch Steuerungseiweiße reguliert, damit es darüber hinaus nicht auch zu einem Angriff von körpereigenem Gewebe oder Organen kommt. Bei Patienten mit aHUS liegt aufgrund der genetischen Mutationen, die der Erkrankung zugrunde liegen, eine gestörte Kontrolle des aktivierten Komplementsystems vor.
FOLGEN
Bei aHUS sind Patienten einem unmittelbaren und dauerhaften Risiko einer Komplement-vermittelten TMA mit potenziell lebensbedrohlichen Konsequenzen ausgesetzt. Die Komplikationen können im gesamten Körper auftreten und lebenswichtige Organe wie Nieren, Gehirn und Herz betreffen.
Unter den aHUS-Patienten:
- tritt bei mehr als 50 % eine Beeinträchtigung der Nierenfunktion auf, die zu terminaltem Nierenversagen (ESRD) führen kann.
- treten bei bis zu 48 % neurologische Symptome, darunter Schlag- und Krampfanfälle, auf.
- treten bei bis zu 46 % Lungensymptome, wie zum Beispiel Atemnot oder Lungenödeme11 auf.
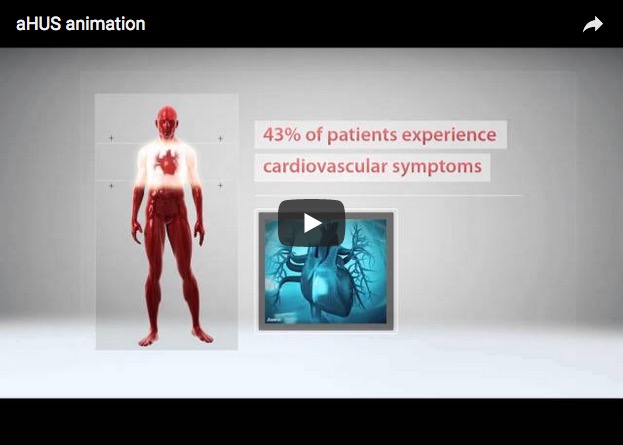
- treten bei bis zu 43 % Symptome, die das Herz-Kreislauf-System betreffen (z. B. Herzinfarkte und Bluthochdruck) auf.
- treten bei bis zu 37 % Komplikationen, die den Magen-Darm-Trakt betreffen (z. B. Durchfall, Entzündungen des Dickdarms, Übelkeit und Erbrechen) auf.
- zeigten sich bei bis zu 93 % der Teilnehmer einer retrospektiven Analyse (n=30) Auswirkungen von aHUS auf mehr als ein Organsystem.
In der Vergangenheit wurden bis zu 79 % aller aHUS-Patienten dialysepflichtig, erlitten eine chronische Nierenschädigung oder verstarben innerhalb von drei Jahren nach Diagnose, obwohl sie durch Plasmaaustausch/Plasmainfusionen (PE/ PI) behandelt wurden.5 Bereits die erstmalige klinische Manifestation von aHUS führt bei 33 bis 40 % der Patienten zum Tod oder zu terminalem Nierenversagen – trotz Plasmaaustausch/ Plasmainfusionen (PE/PI).
DIAGNOSE
aHUS ist schwierig zu diagnostizieren, da die Erkrankung so selten ist, dass viele Ärzte noch nie damit in Berührung gekommen sind. Außerdem können die Symptome von Patient zu Patient variieren.
Zu den ersten Anzeichen und Symptomen von aHUS zählen Verwirrtheit, Bauchschmerzen, Erbrechen und Durchfall. Eines der häufigsten Anzeichen für aHUS ist Nierenversagen. Bei Verdacht auf aHUS sollten Laboruntersuchungen zur Bestimmung der roten Blutkörperchen und Blutplättchen sowie der Nierenwerte durchgeführt werden. Falls die Anzahl der roten Blutkörperchen und Blutplättchen erniedrigt und die Nierenwerte erhöht sind, kann dies ein Hinweis auf aHUS sein. aHUS ist eine klinische Diagnose – der Nachweis einer genetischen Mutation ist für die Diagnose nicht erforderlich. Bei 30–50 % aller Patienten kann zurzeit keine Genmutation identifiziert werden.
Die Symptome von aHUS ähneln den Symptomen zweier anderer Erkrankungen, der thrombotisch thrombozytopenischen Purpura (TTP) und des durch Shiga- Toxin-bildende Escherichia-Coli-Bakterien bedingten hämolytisch-urämischen Syndroms (STEC-HUS). Mithilfe von Laboruntersuchungen kann zwischen aHUS und diesen beiden Erkrankungen unterschieden werden. Im Gegensatz zu aHUS handelt es sich bei TTP um eine Erkrankung, die durch niedrige Aktivität des sogenannten ADAMTS13-Proteins im Blut verursacht wird. Falls ein Patient eine ADAMTS13-Aktivität unter 5 % des Normwerts aufweist, leidet er an TTP und nicht an aHUS. STEC-HUS ist auf eine isolierte Episode einer Infektion zurückzuführen. Patienten mit Symptomen des Magen-Darm-Trakts, z. B. Durchfall, können mithilfe einer Stuhlprobe auf STEC HUS getestet werden.
THERAPIE
Behandlungsmethoden wie Plasmatherapie, Dialyse oder Nierentransplantation wirken nicht spezifisch gegen die unkontrollierte Aktivierung des Komplementsystems, die zugrundeliegende Ursache der TMA bei aHUS-Patienten. In den letzten Jahren wurden immer mehr Erkenntnisse zur Funktion des Komplementsystems in der Pathophysiologie von aHUS gewonnen. Dies führte zu großen Fortschritten bei der Diagnose und Versorgungssituation von aHUS-Patienten. Eine frühzeitige, spezifische Diagnose und Therapie sind äußerst wichtig, da aHUS-Patienten einem ständigen Risikio für plötzlich auftretende, potenziell verheerende und lebensbedrohliche Komplikationen ausgesetzt sind.
Weiterführende Informationen: www.ahus-selbsthilfe.de