Diabetische Neuropathie
-
 ©Aufklärungsinitiative zur diabetischen Neuropathie
©Aufklärungsinitiative zur diabetischen Neuropathie
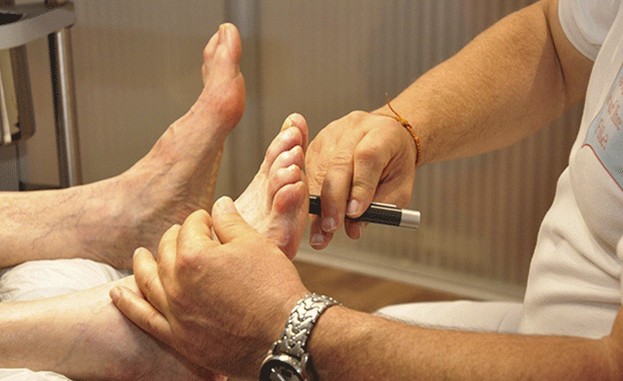
Diabetischer Fuss: Früherkennung ist notwendig
Je früher die Diagnose gestellt wird, desto entscheidender ist sie letztlich für den Therapieerfolg: Denn mit fortschreitender Nervenschädigung schwinden die therapeutischen Möglichkeiten, während das Risiko für schwerwiegende und lebensbedrohliche Komplikationen – vom diabetischen Fußsyndrom mit konsekutiver Amputation bis zum stummen Myokardinfarkt – steigt. Beidseitig auftretende sensible Störungen wie Kribbeln, brennende, stechende oder dumpfe Schmerzen und eine übermäßige Schmerzempfindlichkeit (Hyperalgesie) in den Füßen oder Händen – das sind die typischen Symptome, über die Patienten mit einer diabetischen Neuropathie in der Praxis klagen. Doch nicht jeder Patient mit dieser häufigen diabetischen Folgeerkrankung hat spürbare Beschwerden: Eine distal-symmetrische Form der Neuropathie – von der mehr als 80 % der Patienten mit diabetesbedingter Neuropathie betroffen sind – kann sich nicht nur durch diese unangenehmen bis leidvollen Reiz-Zeichen bemerkbar machen, sondern sie kann sich auch durch ein nachlassendes Empfindungsvermögen, so genannte Minus-Symptome wie Taubheit, Hypo- und Analgesie äußern, die viele Patienten kaum oder gar nicht wahrnehmen. Die bedeutendste Folgekomplikation der diabetischen Neuropathie ist das Diabetische Fußsyndrom, das sowohl durch die sensorische als auch durch die autonome und die motorische Komponente der Nervenstörung begünstigt wird. Die sensorischen Ausfälle führen dazu, dass Wunden von den Patienten nicht wahrgenommen werden, die motorischen Störungen haben Fehlstellungen und Fehlbelastungen zur Folge und eine autonome Komponente, die sich z. B. durch eine mangelnde Schweißsekretion an den Füßen äußern kann, steigert das Verletzungsrisiko. In 50 % der Fälle ist eine Neuropathie alleine für das Diabetische Fußsyndrom verantwortlich. Die Folgen sind fatal, alle 15 Minuten erfolgt in Deutschland eine diabetesassoziierte Amputation. Die peri- und postoperative Mortalität beträgt 20 %, weitere 20 % der Patienten versterben in den ersten 12 Monaten nach der Operation.
Drei Säulen der Neuropathie-Therapie
Bei der Therapie der diabetischen Neuropathie empfiehlt es sich, nach dem Drei-Säulen-Schema vorzugehen. Danach bildet die optimale Stoffwechselführung als erste Säule die Basis sowohl für die Behandlung der diabetischen Grunderkrankung als auch für die Prävention und Behandlung aller Diabetes-Komplikationen. Das allein scheint aber insbesondere bei Patienten mit Typ-2-Diabetes nicht ausreichend zu sein, um Komplikationen wie die Neuropathie zu vermeiden oder zu verbessern.
Das Ziel der zweiten Therapie-Säule ist die zelltoxischen Auswirkungen der Hyperglykämie auszuschalten. Hier steht z. B. das Benfotiamin, eine besser verfügbare Thiamin-Vorstufe, zur Verfügung. Benfotiamin (z. B. mil_gamma®_ protekt*) aktiviert ein Thiamin-abhängiges Schlüsselenzym des Glukose-Stoffwechsels, die Transketolase, die einen „Bypass“ des überforderten Glukoseabbaus eröffnet: Angestaute Zwischenprodukte des Zuckerstoffwechsels werden dadurch auf dem „harmlosen“ Pentosephosphatweg abgebaut und so den pathogenen Stoffwechselwegen entzogen.
Letztlich steht als dritte Säule die rein symptomatische Therapie zur Verfügung, die neuropathische Schmerzen medikamentös behandelt und so die Lebensqualität der Betroffenen verbessern kann, wie Reiners berichtete. Allerdings ist sie auch mit potenziellen Nebenwirkungen verbunden. Zusätzlich beinhaltet diese Therapie-Säule die meist schwierige medikamentöse Behandlung der autonomen Neuropathie-Manifestationen, vor allem der kardiovaskulären, gastrointestinalen und urogenitalen Dysfunktionen.
Gut zu wissen: Die Aufklärungskampagne „Diabetes! Hören Sie auf Ihre Füße“ schärft sie durch Information und Aktionen bei Betroffenen das Bewusstsein für die Erkrankung
Schlagwörter
Diabetes Mellitus Typ 1
Dialektischer Fuß
Neuropathie
